 |
 |
- Search
| Epilia: Epilepsy Commu > Volume 2(1); 2020 > Article |
|
Abstract
Epilepsy, which is a chronic neurological condition characterized by recurrent seizures, affects approximately 50 million people of all ages worldwide. Epidemiological studies provide useful data both for primary prevention and for setting public health and health care priorities, as well as furnishing information on measures that can be taken for early detection and treatment. However, only a few epidemiological studies of epilepsy have been conducted in Korea. In this review, those studies and related issues regarding epidemiological research on epilepsy are discussed.
ļćīņĀäņ”ØņØĆ ļ¦īņä▒ņĀüņ£╝ļĪ£ ņ×¼ļ░£ĒĢśļŖö ļ░£ņ×æņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļŖö ņŗĀĻ▓ĮĻ│ä ņ¦łĒÖśņØ┤ļŗż. ļćīņĀäņ”Ø ņŚŁĒĢÖ ņŚ░ĻĄ¼Ļ░Ć ņäĖĻ│äņĀüņ£╝ļĪ£ ļ¦ÄņØ┤ ņłśĒ¢ēļÉśņŚłņ£╝ļéś, ĻĄŁļé┤ņŚÉņä£ļŖö ņĀĆņ×É ļō▒ņØ┤ ņ░ĖņŚ¼ĒĢśņŚ¼ ņłśĒ¢ēĒĢ£ ļīĆĒĢ£ļćīņĀäņ”ØĒĢÖĒÜī ņŚŁĒĢÖ ņŚ░ĻĄ¼Ļ░Ć Ēśäņ×¼Ļ╣īņ¦ĆļŖö ņ£ĀņØ╝ĒĢśļŗż. ļ│Ė ņóģņäżņŚÉņä£ļŖö ļćīņĀäņ”Ø ņŚŁĒĢÖņØś ņØ╝ļ░śņĀü ĒŖ╣ņ¦ĢņØä ņé┤ĒÄ┤ļ│┤Ļ│Ā, ļćīņĀäņ”Ø ņŚŁĒĢÖ ņŚ░ĻĄ¼ņŚÉņä£ ļŗżļźĖ ņ¦łĒÖśĻ│╝ ļŗ¼ļ”¼ Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢĀ ņĀÉļōżņØä Ļ│Āņ░░ĒĢ£ļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£, ĻĄŁļé┤ ļćīņĀäņ”Ø ņŚŁĒĢÖ ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ņåīĻ░£ĒĢśĻ│Ā Ļ▓░ļĪĀņØä ļ¦║ļŖöļŗż.
ļćīņĀäņ”ØņØĆ ņä▒ļ│äņØś ņ░©ņØ┤ ņŚåņØ┤ ņŗĀņāØņĢäļČĆĒä░ ņ┤łĻ│ĀļĀ╣ ļģĖņØĖĻ╣īņ¦Ć ļ¬©ļōĀ ņŚ░ļĀ╣ņØś ņé¼ļ×īļōżņŚÉņä£ ļ░£ļ│æĒĢśļ®░, ņ¦ĆņŚŁņŚÉ ņāüĻ┤ĆņŚåņØ┤ ņäĖĻ│äņĀüņ£╝ļĪ£ Ļ│ĀļŻ© ļČäĒżĒĢśļŖö ņŚŁĒĢÖņĀü ĒŖ╣ņ¦ĢņØä ļ│┤ņØĖļŗż.1
ĒÖ£ļÅÖ ļćīņĀäņ”Ø(active epilepsy)ņØĆ ņĪ░ņé¼ ņŗ£ņĀÉņŚÉņä£ 5ļģä ņØ┤ļé┤ņŚÉ ļ░£ņ×æņØ┤ ĒĢ£ ļ▓ł ņØ┤ņāü ņ׳Ļ▒░ļéś ĒĢŁĻ▓ĮļĀ©ņĀ£ļź╝ ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŖö ĒÖśņ×Éļź╝ ņØśļ»ĖĒĢ£ļŗż. ĒĢ┤Ļ▓░ ļćīņĀäņ”Ø(resolved epilepsy)ņØĆ 10ļģä ņØ┤ņāü ļ░£ņ×æņØ┤ ņŚåņ£╝ļ®┤ņä£ 5ļģä ņØ┤ņāü ņĢĮņØä ņżæļŗ©ĒĢ£ Ļ▓ĮņÜ░ļéś, ņŚ░ļĀ╣ ņØśņĪ┤ņä▒ ļćīņĀäņ”Ø ņ”ØĒøäĻĄ░ņØ┤ ņ”Øņāü ļ░£Ēśä ļéśņØ┤Ļ░Ć ņ¦Ćļé£ Ļ▓ĮņÜ░ņØ┤ļŗż. ļćīņĀäņ”ØņØś ĒÅēņāØ ņ£Āļ│æļźĀ(lifetime prevalence)ņØĆ ņØĖĻĄ¼ 1,000ļ¬ģļŗ╣ 7.6ļ¬ģ(95% ņŗĀļó░ĻĄ¼Ļ░ä: 6.17ŌĆō9.38)ņ£╝ļĪ£, ņØ┤ļŖö ĒÖ£ļÅÖ ļćīņĀäņ”ØĻ│╝ ĒĢ┤Ļ▓░ ļćīņĀäņ”ØņØä ļ¬©ļæÉ ĒżĒĢ©ĒĢ£ļŗż. ĒÖ£ļÅÖ ļćīņĀäņ”ØņØś ņŗ£ņĀÉ ņ£Āļ│æļźĀ(point prevalence)ņØĆ ņØĖĻĄ¼ 1,000ļ¬ģļŗ╣ 6.38ļ¬ģ(95% ņŗĀļó░ĻĄ¼Ļ░ä: 5.57ŌĆō7.30)ņ£╝ļĪ£, ņĀä ņäĖĻ│äņĀüņ£╝ļĪ£ ņĢĮ 5ņ▓£ļ¦ī ļ¬ģ ņĀĢļÅäĻ░Ć ļćīņĀäņ”ØņØä ņĢōĻ│Ā ņ׳ļŗżĻ│Ā ņČöņĀĢĒĢśĻ│Ā ņ׳ļŗż.2 ļćīņĀäņ”ØņØś ļ░£ņāØļźĀņØĆ ņØĖĻĄ¼ 10ļ¦ī ņØĖļģä(person-year)ļŗ╣ 61.4ļ¬ģņØ┤ļŗż(95% ņŗĀļó░ĻĄ¼Ļ░ä: 50.7ŌĆō74.4). ņ£Āļ│æļźĀĻ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņżæ┬ĘņĀĆņåīļōØ ĻĄŁĻ░ĆņŚÉņä£ Ļ│ĀņåīļōØ ĻĄŁĻ░Ćļ│┤ļŗż ļ░£ņāØļźĀņØ┤ ļåÆļŗż(139.0 vs. 48.9). ĻĖēņä▒ ņ”ØĒøäņä▒ ļ░£ņ×æņØś ļ░£ņāØļźĀņØĆ ņØĖĻĄ¼ 10ļ¦ī ļ¬ģļŗ╣ 29ŌĆō39ļ¬ģ ņĀĢļÅäņØ┤ļŗż.3
ļćīņĀäņ”ØņØś ņ£Āļ│æļźĀĻ│╝ ļ░£ņāØļźĀņØĆ ņä▒ļ│ä, ņŚ░ļĀ╣ļ│ä, ĻĘĖļ”¼Ļ│Ā ņ¦ĆņŚŁļ│ä ĒŖ╣ņ¦ĢņØ┤ ņ£Āņé¼ĒĢśļŗż. ņ£Āļ│æļźĀĻ│╝ ļ░£ņāØļźĀņØĆ ļ¬©ļōĀ ņŚ░ļĀ╣ļīĆņŚÉņä£ ļé©ņä▒ņØ┤ ņĢĮĻ░ä ņÜ░ņäĖĒĢśļéś ĒåĄĻ│äņĀü ņ░©ņØ┤ļŖö ņŚåļŗż. ņŚ░ļĀ╣ļ│äļĪ£ļŖö ņ¢┤ļ”░ ņŚ░ļĀ╣ļīĆņÖĆ Ļ│ĀļĀ╣ņŚÉņä£ Ļ░Ćņן ļåÆļŗż. ļ░£ņ×æ ņ£ĀĒśĢņ£╝ļĪ£ļŖö ĻĄŁņåī ļ░£ņ×æņØ┤ ņÜ░ņäĖĒĢśļ®░, ĻĄŁņåī ņØśņŗØņןņĢĀ ļ░£ņ×æņØ┤ ņĀäņ▓┤ņØś 36% ņĀĢļÅäļĪ£ Ļ░Ćņן ļ¦ÄņØĆ ņ£ĀĒśĢņØ┤ļŗż. ņ£Āļ│æļźĀĻ│╝ ļ░£ņāØļźĀņØĆ ņ¦ĆņŚŁļ│ä ņ░©ņØ┤ļ│┤ļŗżļŖö ņé¼ĒÜīĻ▓ĮņĀ£ņĀü ņĖĪļ®┤ņŚÉņä£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ļŖöļŹ░, Ļ│ĀņåīļōØ ĻĄŁĻ░Ć(5.49, 95% ņŗĀļó░ĻĄ¼Ļ░ä: 4.16-7.26)ļ│┤ļŗż ņżæ┬ĘņĀĆņåīļōØ ĻĄŁĻ░Ć(6.68, 95% ņŗĀļó░ĻĄ¼Ļ░ä: 5.45ŌĆō8.10)ņŚÉņä£ ņ£Āļ│æļźĀņØ┤ ļåÆļŗż. ĻĄŁĻ░Ćļ│ä ņ£Āļ│æļźĀņØś ņ░©ņØ┤ļŖö ņ£äĒŚśņØĖņ×É, ņØĖĻĄ¼ĒĢÖņĀü ņÜöņØĖ, ņ╣śļŻī Ļ▓®ņ░©(treatment gap), ĻĘĖļ”¼Ļ│Ā ņĪ░ņé¼ ļ░®ļ▓ĢņŚÉņä£ņØś ņ░©ņØ┤ ļō▒ņŚÉ ĻĖ░ņØĖĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.2 ļćīņĀäņ”Ø ņ”ØĒøäĻĄ░ Ēś╣ņØĆ ņ£ĀĒśĢņØĆ ņŚŁĒĢÖ ņŚ░ĻĄ¼ņŚÉņä£ ņ×ÉņäĖĒ׳ ĻĘ£ļ¬ģĒĢśĻĖ░Ļ░Ć ņ¢┤ļĀżņøī ļŹ░ņØ┤Ēä░Ļ░Ć ļ¦żņÜ░ ņĀ£ĒĢ£ņĀüņØ┤ļŗż. 1980ļģäļīĆņŚÉ ņłśĒ¢ēļÉ£ ļ»ĖĻĄŁ ļ»ĖļäżņåīĒāĆņŻ╝ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒŖ╣ļ░£ņä▒ Ēś╣ņØĆ ņ”ØĒøäņä▒ ĻĄŁņåī ļćīņĀäņ”ØņØ┤ 35% ņĀĢļÅäļĪ£ Ļ░Ćņן ļ¦ÄņØĆ ļćīņĀäņ”Ø ņ£ĀĒśĢņØ┤ņŚłļŗż.4
2016ļģäļÅä ņäĖĻ│äļ│┤Ļ▒┤ĻĖ░ĻĄ¼(World Health Oraganization)ņŚÉņä£ ņĪ░ņé¼ĒĢ£ ļćīņĀäņ”ØņØś ņ¦łļ│æ ļČĆļŗ┤ņØĆ 1,300ļ¦ī DALY (disability-adjusted life year; ņ¦łļ│æ, ņןņĢĀ ļ░Å ņĪ░ĻĖ░ ņé¼ļ¦Øņ£╝ļĪ£ ņāüņŗżĒĢśļŖö ļģäņłś)ļĪ£, ļ¬©ļōĀ ņ¦łļ│æ ļČĆļŗ┤ņŚÉņä£ ņĢĮ 0.5% ņĀĢļÅäļź╝ ņ░©ņ¦ĆĒĢ£ļŗżĻ│Ā ļ│┤Ļ│ĀļÉśņŚłļŗż. ņåīņĢäņÖĆ ņ▓ŁļģäņĖĄ, ĻĘĖļ”¼Ļ│Ā ņĀĆņåīļōØ ĻĄŁĻ░ĆņŚÉņä£ ņ¦łļ│æ ļČĆļŗ┤ņØ┤ ļåÆĻ▓ī ļéśĒāĆļé£ļŗż. ņŚ░ļĀ╣ Ēæ£ņżĆĒÖö DALYļŖö ņŚ¼ņä▒ņØĆ ņØĖĻĄ¼ 10ļ¦ī ļ¬ģļŗ╣ 182.6, ļé©ņä▒ņØĆ 201.2ļĪ£ ļéśĒāĆļé¼ļŗż.5 ļćīņĀäņ”Ø ĒÖśņ×ÉņØś Ēæ£ņżĆĒÖö ņé¼ļ¦Øļ╣ä(standardized mortality ratio)ļŖö 1.3ŌĆō7.2ļĪ£ ņØ╝ļ░śņØĖņŚÉ ļ╣äĒĢ┤ ņé¼ļ¦ØļźĀņØ┤ ļåÆļŗż.6
ņŚŁĒĢÖ ņŚ░ĻĄ¼ļŖö ņ¦łļ│æņØś ņśłļ░®, ņĪ░ĻĖ░ ņ¦äļŗ© ļ░Å ņ╣śļŻīņŚÉ ļīĆĒĢ£ ņĀĢļ│┤ļź╝ ņĀ£Ļ│ĄĒĢśĻ│Ā, ļŹö ļéśņĢäĻ░Ć Ļ│ĄĻ│Ą ļ│┤Ļ▒┤ņØśļŻī ņĀĢņ▒ģ ļ░Å ņé¼ĒÜīĻ▓ĮņĀ£ ņĀĢņ▒ģ ņłśļ”ĮņŚÉ ņżæņÜöĒĢ£ ņĀĢļ│┤ļź╝ ņĀ£Ļ│ĄĒĢśļ»ĆļĪ£ ņ×äņāüļ┐É ņĢäļŗłļØ╝ ĻĄŁĻ░ĆņĀüņ£╝ļĪ£ļÅä ļ¦żņÜ░ ņżæņÜöĒĢśļŗż. ņŚŁĒĢÖ ņŚ░ĻĄ¼ņŚÉļŖö ņ¦łļ│æņØś ĻĘ£ļ¬©(ņ£Āļ│æļźĀ, ļ░£ņāØļźĀ, ņé¼ļ¦ØļźĀ ļō▒), ņØĖĻĄ¼ņé¼ĒÜīĒĢÖņĀü ĒŖ╣ņ¦Ģ, ņ£äĒŚśņØĖņ×É, ĻĘĖļ”¼Ļ│Ā ņ¦łļ│æņ£╝ļĪ£ ņØĖĒĢ£ Ļ▓░Ļ│╝(ņ”ØņāüņØś ļ╣łļÅä, ņżæņ”ØļÅä, ņןņĢĀ, ļ╣äņÜ® ļō▒) ļō▒ņØ┤ ĒżĒĢ©ļÉ£ļŗż.7
ņŚŁĒĢÖ ņŚ░ĻĄ¼ņŚÉņä£ Ļ░Ćņן ņżæņÜöĒĢ£ ņĀÉņØĆ ņĀĢĒÖĢĒĢ£ ņ¦äļŗ© Ēś╣ņØĆ ĒÖśņ×É ĒÖĢņØĖ(case ascertainment)ņØ┤ļŗż. ņĀĢĒÖĢĒĢ£ ĒÖśņ×É ĒÖĢņØĖņØä ņ£äĒĢ┤ņä£ļŖö ņ”ØņāüņØ┤ļéś Ļ▓Ćņé¼ ņåīĻ▓¼ņØ┤ ļÅÖņ¦łņĀüņØ┤ņ¢┤ņĢ╝ ĒĢśĻ│Ā, ņ¦äļŗ© ĻĖ░ņżĆĻ│╝ ņ¦äļŗ©ņĀü ņ¦ĆĒæ£Ļ░Ć ļ¬ģĒÖĢĒĢśņŚ¼ ņ¦äļŗ© Ļ│╝ņĀĢņØ┤ ļŗ©ņł£ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļćīņĀäņ”ØņØś Ļ░£ļģÉņĀü ņĀĢņØś(conceptual definition)ļŖö ļ╣äņĀĢņāüņĀüņ£╝ļĪ£ ļ░£ĒÖöĒĢśļŖö ņŗĀĻ▓ĮņäĖĒżņØś ĒÖ£ļÅÖņŚÉ ņØśĒĢ£ ļ░£ņ×æ ņ”ØņāüņØ┤ļéś ņ¦ĢĒøäņØ┤ļŗż.8 ĻĘĖļ¤¼ļéś ņØ┤ļ¤░ Ļ░£ļģÉņĀü ņĀĢņØśļŖö ņŗżņĀ£ ņ×äņāüņØ┤ļéś ņŚŁĒĢÖ ņĪ░ņé¼ņŚÉņä£ ņé¼ņÜ®ĒĢśĻĖ░ ņ¢┤ļĀĄļŗż. ļćīņĀäņ”ØņØś ņĪ░ņ×æņĀü ņĀĢņØś(operational definition)ļŖö 1) ļ╣äņ£Āļ░£ ļ░£ņ×æņØ┤ 2ĒÜī ņØ┤ņāü ļ░śļ│ĄļÉśļŖö Ļ▓ĮņÜ░ņÖĆ 2) ĒĢ£ ļ▓łņØś ļ░£ņ×æņØ┤ļØ╝ļÅä Ē¢źĒøä ņ×¼ļ░£ ņ£äĒŚśņØ┤ ļåÆņØĆ Ļ▓ĮņÜ░, ĻĘĖļ”¼Ļ│Ā 3) ļćīņĀäņ”Ø ņ”ØĒøäĻĄ░ņØĖ Ļ▓ĮņÜ░ņØ┤ļŗż. ņĪ░ņ×æņĀü ņĀĢņØś 2, 3ļ▓łņØĆ ļćīĒīī, ļćīņśüņāü Ēś╣ņØĆ ņ£ĀņĀäņ×É Ļ▓Ćņé¼ ļō▒ņØ┤ ņČöĻ░ĆļĪ£ ĒĢäņÜöĒĢśļ»ĆļĪ£ ĒśäņןņŚÉņä£ ņŚŁĒĢÖ ņĪ░ņé¼ņŚÉ ņØ┤ņÜ®ĒĢśĻĖ░ņŚÉļŖö ņĀ£ĒĢ£ņØ┤ ņ׳ļŗż. ļö░ļØ╝ņä£ ņŗżņĀ£ļĪ£ ņŚŁĒĢÖ ņĪ░ņé¼ņŚÉņä£ļŖö ņŻ╝ļĪ£ ņĪ░ņ×æņĀü ņĀĢņØś 1ļ▓łņØä ņØ┤ņÜ®ĒĢśĻ▓ī ļÉ£ļŗż. ĻĘĖļ¤¼ļéś, ļŗżņ¢æĒĢ£ ļ╣äļćīņĀäņ”Ø ļ░£ņ×æ(non-epileptic seizure)ņØ┤ ļćīņĀäņ”Ø ļ░£ņ×æ(epileptic seizure)Ļ│╝ ņ£Āņé¼ĒĢśĻ▓ī ļéśĒāĆļéśļ®░, ņØ┤ļź╝ ĒÖśņ×ÉņØś ĻĖ░ņłĀņØ┤ļéś ļ│æļĀź ņ▓ŁņĘ©ļ¦īņ£╝ļĪ£ Ļ░Éļ│äĒĢśļŖö Ļ▓āņØĆ ņĀ£ĒĢ£ņØ┤ ņ׳ļŗż. ņ”ØņāüņØä ĒÖśņ×ÉĻ░Ć ĻĖ░ņ¢ĄĒĢśņ¦Ć ļ¬╗ĒĢśĻ▒░ļéś ļ¬®Ļ▓®ņ×ÉĻ░Ć ņŚåļŖö Ļ▓ĮņÜ░ļÅä ļ¦ÄņĢä ļ│æļĀź ņ▓ŁņĘ©ņŚÉļÅä ĒĢ£Ļ│äĻ░Ć ņ׳ļŗż.1
ļćīņĀäņ”ØņØĆ ļ░£ņ×æ ņ”ØņāüĻ│╝ ņøÉņØĖņØ┤ ļ¦żņÜ░ ļŗżņ¢æĒĢśĻ│Ā ņØ┤ņ¦łņĀüņØ┤ļŗż. ļćīņĀäņ”ØņØś Ēæ£ĒśäĒśĢņØĖ ļćīņĀäņ”Ø ļ░£ņ×æņØĆ ņØ╝ļČĆ ĒŖ╣ņ¦ĢņĀüņØĖ ļ░£ņ×æ ņ£ĀĒśĢņØä ņĀ£ņÖĖĒĢśļ®┤ ļ░£ņ×æ ņ”Øņāüļ¦īņ£╝ļĪ£ļŖö ĻĖ░ņĀĆ ņøÉņØĖ ĒīīņĢģņØ┤ļéś ĻĄŁņ¦ĆĒÖöĻ░Ć ņ¢┤ļĀĄĻ│Ā ļČäļźś ņ▓┤Ļ│äļÅä ļ│Ąņ×ĪĒĢśļŗż. ņĀĢĒÖĢĒĢ£ ļ░£ņ×æņØś ĻĖ░ņłĀņØĆ ļ╣äļööņśż-ļćīĒīī Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ņä£ļ¦ī Ļ░ĆļŖźĒĢśļéś, ņØ┤ļ¦łņĀĆļÅä ņÖäņĀäĒĢśņ¦Ć ļ¬╗ĒĢ£ ņŗżņĀĢņØ┤ļŗż. ļćīņĀäņ”ØņØś ņøÉņØĖņØĆ ĒĢ┤ļ¦ł Ļ▓ĮĒÖö, ĻĄŁņåīĒö╝ņ¦ł ņØ┤ĒśĢņä▒, ļćīņĪĖņżæ, ļćī ņÖĖņāü, ļćīņóģņ¢æ ļ░Å Ēć┤Ē¢ēņä▒ņ¦łĒÖś ļō▒ ļŗżņ¢æĒĢśļ®░, ņøÉņØĖĻ│╝ ļ░£ņ×æ ņ”ØņāüņØ┤ļéś ļćīņĀäņ”Ø ņ”ØĒøäĻĄ░Ļ│╝ņØś ņŚ░Ļ┤Ćņä▒ņØ┤ ļåÆņ¦Ć ņĢŖļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£, ļćīņĀäņ”Ø ņ”ØĒøäĻĄ░ņØä ļČäļźśĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö ļ░£ņ×æ ņ¢æņāü ļ░Å ļČäļźś, ņøÉņØĖ ļ│æņåīļéś ņ¦łĒÖś, ņĢĮļ¼╝ņŚÉ ļīĆĒĢ£ ļ░śņØæ ļō▒ņØä ļ¬©ļæÉ Ļ│ĀļĀżĒĢśņŚ¼ņĢ╝ ĒĢśļŖöļŹ░, ņØ┤ļ¤¼ĒĢ£ ņ×äņāü ņĀĢļ│┤ļōżņØ┤ ļČĆņĪ▒ĒĢĀ Ļ▓ĮņÜ░ņŚÉļŖö ņĀĢĒÖĢĒĢ£ ļČäļźśĻ░Ć ņ¢┤ļĀżņøīņ¦äļŗż. ļŗżņ¢æĒĢ£ ņØ┤ņ£ĀļĪ£ ņØĖĒĢśņŚ¼ ļćīņĀäņ”ØņŚÉ ļīĆĒĢ£ ņśżņ¦äņ£©ņØ┤ 30% ņĀĢļÅäĻ╣īņ¦Ć ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż.9 ļö░ļØ╝ņä£, ļćīņĀäņ”ØņØś ņŚŁĒĢÖ ņŚ░ĻĄ¼ņŚÉņä£ ņØ┤ļ¤░ ņĀÉļōżņØä ņČ®ļČäĒ׳ Ļ│ĀļĀżĒĢśņŚ¼ ņäżĻ│äĒĢśĻ│Ā, Ļ▓░Ļ│╝ļź╝ ĒĢ┤ņäØĒĢ┤ņĢ╝ ĒĢ£ļŗż.
ņ¦łļ│æņØ┤ ņ׳ņ£╝ļéś ņŚ¼ļ¤¼ ņØ┤ņ£ĀļĪ£ ņ╣śļŻīļź╝ ļ░øņ¦Ć ņĢŖĻ▒░ļéś ņ╣śļŻīĒĢśņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓āņØä ņ╣śļŻī Ļ┤┤ļ”¼(treatment gap)ļØ╝Ļ│Ā ĒĢ£ļŗż. Ļ░£ļ░£ļÅäņāüĻĄŁņŚÉņä£ ņłśĒ¢ēļÉ£ ņŚ░ĻĄ¼ļōżņØś ļ®öĒāĆ ļČäņäØņŚÉņä£, ļćīņĀäņ”ØņØś ņ╣śļŻī Ļ┤┤ļ”¼ļŖö ņĢĮ 56% ņĀĢļÅäņØ┤ļŗż.10 ņØ┤ ņłśņ╣śļŖö ņĄ£ĻĘ╝ņŚÉ ņżæĻĄŁņŚÉņä£ ļ│┤Ļ│ĀļÉ£ 58.5%ņÖĆ Ļ▒░ņØś ņØ╝ņ╣śĒĢ£ļŗż.11 ņäĀņ¦äĻĄŁņØś Ļ▓ĮņÜ░ ņ╣śļŻī Ļ┤┤ļ”¼Ļ░Ć ņØ┤ļ│┤ļŗż Ēø©ņö¼ ņĀüņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢśļ®░, ļ»ĖĻĄŁņŚÉņä£ ļ│┤ĒŚś ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļČäņäØĒĢ£ ņŚ░ĻĄ¼ļŖö ņ▓śņØī ņ¦äļŗ© Ēøä 3ļģäĻ╣īņ¦Ć ņ╣śļŻīļź╝ ļ░øņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░Ļ░Ć 31.8% ņĀĢļÅä ļÉśņŚłļŗż.12 ņ╣śļŻī Ļ┤┤ļ”¼ņØś ņøÉņØĖņ£╝ļĪ£ļŖö, Ļ▓ĮņĀ£ņĀü ļ¼ĖņĀ£, ņé¼ĒÜīļ¼ĖĒÖöņĀü ņĖĪļ®┤, ņĀäĒåĄ ņ╣śļŻī ļō▒ ļīĆņ▓┤ ņ╣śļŻīņĀ£ņŚÉ ļīĆĒĢ£ ņäĀĒśĖļÅä, ņ╣śļŻīņĀ£ļéś ņØśļŻīņ¦äņØś ļČĆņĪ▒ ļō▒ņØä ļōż ņłś ņ׳ļŗż.
ĻĄŁļé┤ņŚÉņä£ņØś ļćīņĀäņ”Ø ņŚŁĒĢÖ ņ×ÉļŻīĻ░Ć ņŚåņŚłņ£╝ļéś, ļćīņĀäņ”Ø ņŚŁĒĢÖņØś ņżæņÜöņä▒ņØä ņØĖņŗØĒĢ£ ļīĆĒĢ£ļćīņĀäņ”ØĒĢÖĒÜīņŚÉņä£ļŖö 2007ļģä ĒĢÖĒÜī ņé░ĒĢśņŚÉ ņŚŁĒĢÖņ£äņøÉĒÜīļź╝ ņŗĀņäżĒĢśĻ│Ā ņ▓┤Ļ│äņĀüņØĖ ņŚŁĒĢÖ ņŚ░ĻĄ¼ļź╝ ņŗ£ņ×æĒĢśņśĆļŗż.13 2012ļģäņŚÉ ĻĄŁļ»╝Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢ£ ņ£Āļ│æļźĀ ļ░Å ļ╣äņÜ® ļČĆļŗ┤ņŚÉ ļīĆĒĢ£ ļ│┤Ļ│ĀĻ░Ć ņ▓śņØīņ£╝ļĪ£ ņØ┤ļŻ©ņ¢┤ņĪīļŗż. ņØ┤ ņŚ░ĻĄ¼ļŖö 2007ļģäļÅä ĻĄŁļ»╝Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ×ÉļŻī(Ļ▒┤Ļ░Ģļ│┤ĒŚśĻ│Ąļŗ© ļ░Å Ļ▒┤Ļ░Ģļ│┤ĒŚś ņŗ¼ņé¼ĒÅēĻ░ĆņøÉ ņ×ÉļŻī ļ¬©ļæÉ)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņłśĒ¢ēļÉśņŚłļŗż. ļćīņĀäņ”Ø ĒÖśņ×ÉļŖö ļćīņĀäņ”Ø Ēś╣ņØĆ ļ░£ņ×æ(ĻĄŁņĀ£ ņ¦łļ│æļČäļźś ņĮöļō£ G40, G41, F803, R56) ņ¦äļŗ© ņĮöļō£ļź╝ Ļ░Ćņ¦ĆĻ│Ā ņ׳Ļ│Ā ĒĢŁĻ▓ĮļĀ©ņĀ£ ņ▓śļ░®(2007ļģäļÅä ļŗ╣ņŗ£ņŚÉ ņ▓śļ░® Ļ░ĆļŖźĒĢ£ ņĢĮ)ņØä ļ░øņØĆ Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ņĀäņ▓┤ ņ£Āļ│æļźĀņØĆ ņØĖĻĄ¼ 1,000ļ¬ģļŗ╣ 2.41ļ¬ģņ£╝ļĪ£, ņØ┤ļŖö 2007ļģä 1ļģäņØä ĻĖ░ņżĆņ£╝ļĪ£ ĒĢ£ ĻĖ░Ļ░ä ņ£Āļ│æļźĀ(period prevalence)ņØ┤ļ®░, ĒÖ£ļÅÖ ļćīņĀäņ”Ø ĒÖśņ×Éļ¦īņØä ĒżĒĢ©ĒĢ£ ņłśņ╣śņØ┤ļŗż.14 ņŚ░ļĀ╣ļ│äļĪ£ļŖö 10ņäĖ ļ»Ėļ¦īĻ│╝ Ļ│ĀļĀ╣ņŚÉņä£ Ļ░Ćņן ļåÆĻ▓ī ļéśĒāĆļé¼Ļ│Ā, ņé¼ĒÜīĻ▓ĮņĀ£ņĀü ņłśņżĆņØ┤ ļé«ņØĆ Ļ│äņĖĄņŚÉņä£ ņ£Āļ│æļźĀņØ┤ ļåÆņĢśļŗż.
ņØ┤ ņŚ░ĻĄ¼ļŖö ĻĄŁļé┤ ņĄ£ņ┤łņØś ļćīņĀäņ”Ø ņ£Āļ│æļźĀ ņ×ÉļŻīļĪ£ ņØśļ»ĖĻ░Ć ņ׳ņ£╝ļéś, Ļ▓░Ļ│╝ ĒĢ┤ņäØņŚÉņä£ ļŗżņØīĻ│╝ Ļ░ÖņØĆ ņĀÉļōżņØä Ļ│ĀļĀżĒĢ┤ņĢ╝ ĒĢ£ļŗż. ņ▓½ņ¦Ė, ņ¦łļ│æ ņĮöļō£ņŚÉ ļīĆĒĢ£ ņĀĢĒÖĢļÅäĻ░Ć Ļ▓Ćņ”ØļÉśņ¦Ć ņĢŖņĢśļŗż. ņŻ╝ņ¦ĆĒĢśļŗżņŗ£Ēö╝, ĻĄŁļé┤ Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ×ÉļŻīņØś ņ¦łļ│æ ņĮöļō£ļŖö ļ│┤ĒŚśļŻīļź╝ ņ▓ŁĻĄ¼ĒĢśĻĖ░ ņ£äĒĢ┤ ņ×ģļĀźļÉ£ ņĮöļō£ļĪ£, ņ¦äļŗ© ņĮöļō£ņØś ņĀĢĒÖĢņä▒ņØ┤ ļ©╝ņĀĆ Ļ▓Ćņ”ØļÉśņ¢┤ņĢ╝ ĒĢ£ļŗż. ļśÉĒĢ£, ļćīņĀäņ”ØņØĆ ņ×äņāüņĀüņ£╝ļĪ£ ņ¦äļŗ©ņØä ļé┤ļ”¼ļŖö ņ¦łĒÖśņ£╝ļĪ£, ļé┤ņ×¼ļÉ£ ņ¦äļŗ© ņśżļźśņŚÉ ļīĆĒĢ£ Ļ▓Ćņ”ØļÅä ĒĢäņÜöĒĢśļŗż. ļæśņ¦Ė, ĒĢŁĻ▓ĮļĀ©ņĀ£ļź╝ ņ▓śļ░®ļ░øņĢśņ¦Ćļ¦ī ļćīņĀäņ”Ø ņ¦äļŗ© ņĮöļō£ļź╝ ļäŻņ¦Ć ņĢŖņĢśĻ▒░ļéś ļłäļØĮļÉ£ ĒÖśņ×ÉļŖö ĒżĒĢ©ļÉśņ¦Ć ņĢŖņØĆ ņĀÉņØ┤ļŗż. ņŚ¼ĻĖ░ņŚÉļŖö ļćīņĀäņ”ØņØ┤ ņØ╝ņ░© ņ¦łĒÖśņØś ļČĆņ”Øņāüņ£╝ļĪ£ ņ׳ļŖö Ļ▓ĮņÜ░ļéś, ņé¼ĒÜīņĀü ņ░©ļ│äņØ┤ļéś ĒÄĖĻ▓¼ ļō▒ņØś ņØ┤ņ£ĀļĪ£ ļćīņĀäņ”Ø ņ¦äļŗ© ņĮöļō£ļź╝ Ļ║╝ļ”¼ļŖö Ļ▓ĮņÜ░Ļ░Ć ĒĢ┤ļŗ╣ļÉĀ ņłś ņ׳ļŗż. ņģŗņ¦Ė, ĻĄŁĻ░ĆĻ▒┤Ļ░Ģļ│┤ĒŚśņŚÉ ĒżĒĢ©ļÉśņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉļōżņØĆ ņĀ£ņÖĖļÉ£ ņĀÉņØ┤ļŗż. ņÖĖņāüņä▒ ļćī ņåÉņāüņŚÉ ņØśĒĢ£ ļćīņĀäņ”Ø ĒÖśņ×ÉļōżņØĆ ņ×ÉļÅÖņ░© ļ│┤ĒŚś ļō▒ ņé¼ļ│┤ĒŚśņŚÉņä£ ĻĖēņŚ¼ļź╝ ļ░øĻĖ░ņŚÉ ņĀ£ņÖĖļÉĀ ņłś ņ׳ņ£╝ļ®░, ĻĄ░ņØĖņØ┤ļéś Ļ▓Įņ░░ļōżņØĆ 2008ļģä ņØ┤ĒøäņŚÉņĢ╝ ĻĄŁĻ░ĆĻ▒┤Ļ░Ģļ│┤ĒŚś ņ▓┤Ļ│äņŚÉ ĒÄĖņ×ģņØ┤ ļÉśņŚłĻĖ░ņŚÉ ņØ┤ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĀ£ņÖĖļÉśņŚłļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£, ņé¼ĒÜīņĀü ņ░©ļ│äņØ┤ļéś ĒÄĖĻ▓¼ ļō▒ņØś ņØ┤ņ£ĀļĪ£ ļ╣äļ│┤ĒŚśņ£╝ļĪ£ ņ╣śļŻīļ░øĻ▒░ļéś ņ╣śļŻīļź╝ ļ░øņ¦Ć ņĢŖļŖö ĒÖśņ×É(ņ”ē, ņ╣śļŻī Ļ┤┤ļ”¼ treatment gap)ņŚÉ ļīĆĒĢ┤ Ļ│ĀļĀżĒĢśņ¦Ć ņĢŖņØĆ ņĀÉņØ┤ļŗż.
ņŚŁĒĢÖņ£äņøÉĒÜīņŚÉņä£ļŖö ņØ┤ļ¤¼ĒĢ£ ņĀ£ĒĢ£ņĀÉļōżņØä ļ│┤ņÖäĒĢ£ ĒøäņåŹ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆļŗż. ņŚ░ĻĄ¼ļŖö ļæÉ ļŗ©Ļ│äļĪ£ ņ¦äĒ¢ēļÉśņŚłļŗż. ņ▓½ ļ▓łņ¦Ė ļŗ©Ļ│äļŖö ņŗ¼ĒÅēņøÉ ņ▓ŁĻĄ¼ ņĮöļō£ņŚÉ ļīĆĒĢ£ ņ¦äļŗ© ņĀĢĒÖĢļÅäļź╝ ņé░ņČ£ĒĢśĻĖ░ ņ£äĒĢ┤, ņØśļ¼┤ĻĖ░ļĪØ ņĪ░ņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņØ┤ļź╝ ņ£äĒĢ┤ņä£ ņĀäĻĄŁņØś ņØśļŻīĻĖ░Ļ┤ĆņØä ņ¦ĆņŚŁļ│ä, ņØśļŻīĻĖ░Ļ┤Ć ļō▒ĻĖēļ│äļĪ£ ņĖĄĒÖöĒĢśņŚ¼ ļ¼┤ņ×æņ£ä ņČöņČ£ĒĢ£ 43Ļ░£ ņØśļŻīĻĖ░Ļ┤ĆņØä ņäĀņĀĢĒĢśņśĆļŗż. ņ×Āņ×¼ņĀü ļćīņĀäņ”Ø ĒÖśņ×É ņżæ 1) ļćīņĀäņ”Ø ņĮöļō£Ļ░Ć ņ׳ņ£╝ļ®┤ņä£ ĒĢŁĻ▓ĮļĀ©ņĀ£ ņ╣śļŻīļź╝ ļ░øļŖö ĒÖśņ×ÉĻĄ░ 2,000ņŚ¼ ļ¬ģ, ĻĘĖļ”¼Ļ│Ā 2) ĒĢŁĻ▓ĮļĀ©ņĀ£ ņ╣śļŻīļź╝ ļ░øņ¦Ćļ¦ī ļćīņĀäņ”Ø ņĮöļō£Ļ░Ć ņŚåļŖö ĒÖśņ×ÉĻĄ░ 4,000ņŚ¼ ļ¬ģņØä ļ¼┤ņ×æņ£ä ņČöņČ£ĒĢśņśĆļŗż. ņé¼ņĀäņŚÉ ĻĄÉņ£ĪņØä ļ░øņØĆ ņØśļ¼┤ĻĖ░ļĪØņé¼ļōżņØ┤ ņØ┤ ĒÖśņ×ÉļōżņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĻĄ¼ņĪ░ĒÖöļÉ£ ņäżļ¼Ėņ¦ĆņŚÉ ļŹ░ņØ┤Ēä░ļź╝ ņ▒äņÜ┤ Ēøä, ļćīņĀäņ”Ø ņĀäļ¼ĖņØśļōżņØ┤ Ļ▓ĆĒåĀĒĢśņŚ¼ ņĄ£ņóģ ņ¦äļŗ©ņØä ļé┤ļĀĖļŗż. ļ¦īņØ╝ ņ¦äļŗ©ņØ┤ ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ņŚÉļŖö, Ēī©ļäÉ ĒåĀņØśļź╝ ĒåĄĒĢśņŚ¼ Ļ▓░ņĀĢĒĢśņśĆļŗż.
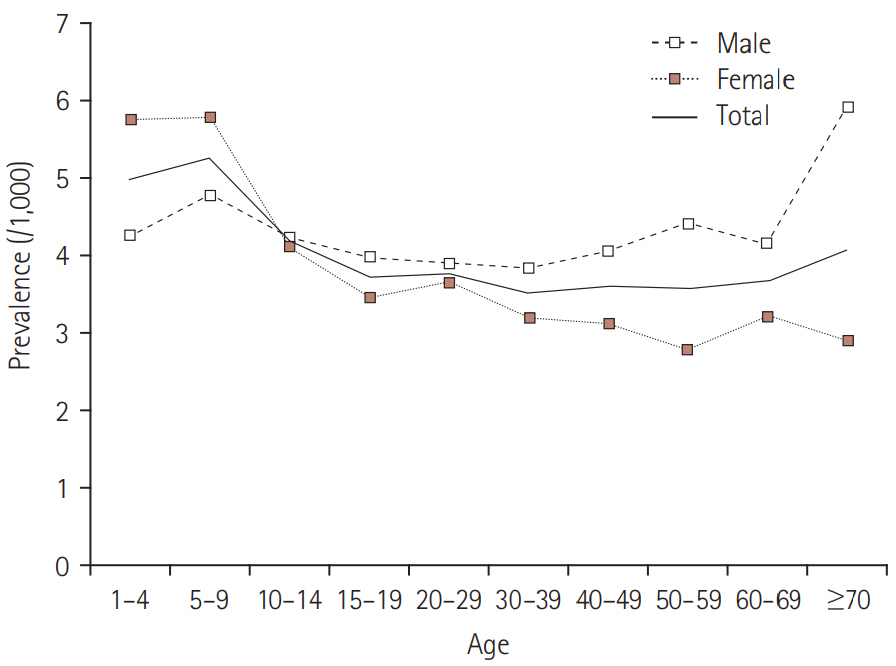
ņØśļ¼┤ĻĖ░ļĪØņé¼ļōżņØś ņØśļ¼┤ĻĖ░ļĪØ Ļ▓ĆĒåĀņŚÉ ņØśĒĢ£ ņĀĢĒÖĢļÅäņÖĆ ĒāĆļŗ╣ļÅäļŖö ņé¼ņĀä ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ Ļ▓Ćņ”ØĒĢśņśĆļŗż.15 ņØśļ¼┤ĻĖ░ļĪØ ņĪ░ņé¼ņŚÉ ņØśĒĢ┤ ņé░ņČ£ļÉ£ ņĀäņ▓┤ ņ¢æņä▒ņśłņĖĪļÅäļŖö 1)ņØś Ļ▓ĮņÜ░ļŖö 0.81, 2)ņØś Ļ▓ĮņÜ░ļŖö 0.07ļĪ£ ļéśĒāĆļé¼Ļ│Ā, ņä▒ļ│ä, ņŚ░ļĀ╣ļ│ä, ņØśļŻīĻĖ░Ļ┤Ć ļō▒ĻĖēļ│ä, ņ¦ĆņŚŁļ│äļĪ£ Ļ░ü ņĖĄņØś ņ¢æņä▒ņśłņĖĪļÅäļź╝ ļ¬©ļæÉ ņé░ņČ£ĒĢśņśĆļŗż. ļæÉ ļ▓łņ¦Ė ļŗ©Ļ│äļĪ£ļŖö 2009ļģä ņŗ¼ĒÅēņøÉ ņ▓ŁĻĄ¼ ņ×ÉļŻīļź╝ ļīĆņāüņ£╝ļĪ£ ņ£ä 1), 2) ĻĖ░ņżĆņŚÉ ļ¦×ļŖö ņ×Āņ×¼ ĒÖśņ×É ņ¦æļŗ©ņØä ņČöņČ£ĒĢśņśĆļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£, ņĖĄĒÖöļÉ£ ņ¢æņä▒ņśłņĖĪļÅäļź╝ Ēł¼ņé¼ĒĢśņŚ¼ ņ£Āļ│æļźĀņØä ĻĄ¼ĒĢśņśĆļŗż. ņĀäņ▓┤ ņ£Āļ│æļźĀņØĆ ņØĖĻĄ¼ 1,000ļ¬ģļŗ╣ 3.84ļ¬ģņØ┤ņŚłĻ│Ā, ņØ┤ļŖö ļŗ╣ņŗ£ ņØĖĻĄ¼ņłśļĪ£ Ļ│äņé░ĒĢśņśĆņØä ļĢī 187,497ļ¬ģņŚÉ ĒĢ┤ļŗ╣ĒĢśņśĆļŗż(Fig. 1). ļé©ņä▒(4.2ļ¬ģ/1,000ļ¬ģ)ņØ┤ ņŚ¼ņä▒(3.47ļ¬ģ/1,000ļ¬ģ)ļ│┤ļŗż ļ¦ÄņĢśĻ│Ā, 15ņäĖ ļ»Ėļ¦īĻ│╝ 60ņäĖ ņØ┤ņāüņŚÉņä£ ļŗżļźĖ ņŚ░ļĀ╣ņŚÉ ļ╣äĒĢ┤ ņ£Āļ│æļźĀņØ┤ ļåÆņĢśļŗż.16
1ļŗ©Ļ│äņŚÉņä£ ņĪ░ņé¼ĒĢ£ 6,436ļ¬ģ ĒÖśņ×ÉņØś ņ×äņāü ņĀĢļ│┤ļŖö ļŗżņØīĻ│╝ Ļ░Öļŗż. ĒÖśņ×ÉņØś 84%ļŖö ĒĢ£ ļ▓ł ņØ┤ņāüņØś ļćīĒīī Ļ▓Ćņé¼ļź╝ ļ░øņĢśĻ│Ā, 80%ņŚÉņä£ļŖö ļćīņśüņāü Ļ▓Ćņé¼(ņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāü Ēś╣ņØĆ ņ╗┤Ēō©Ēä░ ļŗ©ņĖĄņ┤¼ņśü)ļź╝ ļ░øņĢśļŗż. ļćīņĀäņ”Ø ņ”ØĒøäĻĄ░ņ£╝ļĪ£ļŖö ĻĄŁņåī ļćīņĀäņ”ØņØ┤ 78.1%ļź╝ ņ░©ņ¦ĆĒĢśņśĆņ£╝ļ®░, ņĀäļ░ś ļćīņĀäņ”ØņØĆ 7.3%ņśĆļŗż. 35%ņŚÉņä£ļŖö ĒŖ╣ļ│äĒĢ£ ņøÉņØĖņØ┤ ņŚåņŚłĻ│Ā, 18%ņŚÉņä£ļŖö ņĀĢļ│┤Ļ░Ć ļČłņČ®ļČäĒĢśņŚ¼ ņøÉņØĖņØä ĻĘ£ļ¬ģĒĢĀ ņłś ņŚåņŚłļŗż. ĒØöĒĢ£ ņøÉņØĖņØĆ ļćī ņÖĖņāü, ļćīņĪĖņżæ, ņżæņČöņŗĀĻ▓ĮĻ│ä Ļ░ÉņŚ╝, ĻĘĖļ”¼Ļ│Ā ĒĢ┤ļ¦łĻ▓ĮĒÖöņ”Ø ņł£ņØ┤ņŚłļŗż.17
ņØ┤ ņŚ░ĻĄ¼ļÅä Ļ▒┤Ļ░Ģļ│┤ĒŚśņ×ÉļŻīļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ ņ╣śļŻī Ļ┤┤ļ”¼ņŚÉ ļīĆĒĢ£ ņĀĢļ│┤ļŖö ņ¢╗ņØä ņłśĻ░Ć ņŚåņ¢┤, ņØ┤ņŚÉ ļīĆĒĢ£ ļ│┤ņĀĢņØ┤ ņŚåļŖö Ļ▓āņØ┤ ņĀ£ĒĢ£ņĀÉņØ┤ļØ╝ ĒĢĀ ņłś ņ׳ļŗż. ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ ļćīņĀäņ”ØņØś ņ╣śļŻī Ļ┤┤ļ”¼ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļŖö ņĢäņ¦ü ņŚåņ£╝ļéś ļīĆļץ 30ŌĆō50% ņé¼ņØ┤ņØś ņ╣śļŻī Ļ┤┤ļ”¼ņ£©ņØ┤ ņ׳ņ¦Ć ņĢŖņØäĻ╣ī ņČöņĀĢĒĢ┤ ļ│Ėļŗż. ļśÉĒĢ£ ņäĀņ¦äĻĄŁ ņłśņżĆņØś ĻĄŁļé┤ ņØśļŻī ļ░Å Ļ▓ĮņĀ£ ņłśņżĆņØä Ļ░ÉņĢłĒĢ£ļŗżļ®┤, ļćīņĀäņ”ØņŚÉ ļīĆĒĢ£ ņé¼ĒÜīņĀü ĒÄĖĻ▓¼ņØ┤ļéś ņØ╝ļČĆ ĒĢ£ņØśĒĢÖ ņ╣śļŻīņŚÉ ļīĆĒĢ£ ņäĀĒśĖļÅäĻ░Ć ņĢäņ¦üļÅä ļåÆļŗżļŖö ņĀÉļō▒ņØ┤ ņŻ╝ņÜöĒĢ£ ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳Ļ▓Āļŗż. ņØ┤ļ¤░ ņ╣śļŻī Ļ┤┤ļ”¼ņ£©ņØä Ļ░ÉņĢłĒĢ£ļŗżļ®┤, ĻĄŁļé┤ ļćīņĀäņ”Ø ĒÖśņ×ÉņłśļŖö 25ļ¦ī ļ¬ģņŚÉņä£ 36ļ¦ī ļ¬ģ ņĀĢļÅäļĪ£ ņČöņĀĢĒĢĀ ņłś ņ׳ļŗż. Ē¢źĒøä ņóĆļŹö ņĀĢĒÖĢĒĢ£ ņČöņĀĢņØä ņ£äĒĢ┤ņä£ļŖö ņ╣śļŻī Ļ┤┤ļ”¼ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ļ░śļō£ņŗ£ ĒĢäņÜöĒĢśļŗż. ļśÉĒĢ£, ņĢäņ¦üĻ╣īņ¦Ć ĻĄŁļé┤ņŚÉņä£ļŖö ļ░£ņāØļźĀņŚÉ ļīĆĒĢ£ ņ×ÉļŻīĻ░Ć ņŚåļŖö ņŗżņĀĢņ£╝ļĪ£ ņØ┤ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļÅä ĒĢäņÜöĒĢśļŗż.
ļćīņĀäņ”ØņØś Ļ▓ĮņĀ£ņĀü ļ╣äņÜ®ņØĆ ņāüļŗ╣ĒĢśļŗż.14 2010ļģä Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢ£ ĻĄŁļé┤ ļćīņĀäņ”ØņØś ņ¦üņĀæ ļ░Å Ļ░äņĀæ ļ╣äņÜ®ņØĆ ņĀäņ▓┤ ņØśļŻīļ╣äņØś ņĢĮ 0.64%ļź╝ ņ░©ņ¦ĆĒĢśĻ│Ā, ĻĄŁļé┤ņ┤ØņāØņé░(GDP)ņØś 0.05%ļź╝ ņ░©ņ¦ĆĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż. Ļ░äņĀæ ļ╣äņÜ®ņØ┤ ņ░©ņ¦ĆĒĢśļŖö ļ╣äņ£©ņØ┤ ņĀäņ▓┤ ļ╣äņÜ®ņŚÉņä£ 57%ļĪ£ ņ¦üņĀæ ļ╣äņÜ®ļ│┤ļŗż ļ¦ÄņØĆļŹ░, ņØ┤ļŖö ĒÖśņ×ÉĻ░Ć Ļ▓ĮņĀ£ ĒÖ£ļÅÖņØä ņČ®ļČäĒ׳ ĒĢśņ¦Ć ļ¬╗ĒĢśĻ▒░ļéś, Ļ░ĆņĪ▒ļōżņØ┤ ņČöĻ░ĆļĪ£ ļČĆņ¢æĒĢ┤ņĢ╝ ĒĢĀ ļČĆļČäļōżņØ┤ ļ¦ÄņØĆ Ļ▓āņØä ļ░śņśüĒĢśļŖö Ļ▓āņØ┤ļØ╝ ņČöņĖĪĒĢ£ļŗż.18
Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢ£ ĻĄŁļé┤ ĒÖ£ļÅÖ ļćīņĀäņ”ØņØś ņ£Āļ│æļźĀņØĆ ņØĖĻĄ¼ 1,000ļ¬ģļŗ╣ 3.84ļ¬ģņ£╝ļĪ£ Ļ│ĀņåīļōØ ĻĄŁĻ░Ć ņłśņżĆņØ┤ļŗż. ĻĘĖļ¤¼ļéś ļ│┤ļŗż ļŹö ņĀĢĒÖĢĒĢ£ ņé░ņČ£ņØä ņ£äĒĢ┤ņä£ļŖö ņ╣śļŻī Ļ┤┤ļ”¼ņŚÉ ļīĆĒĢ£ ņ×ÉļŻīĻ░Ć ĒĢäņÜöĒĢśļ®░, ļćīņĀäņ”ØņØś ļ░£ņāØļźĀ, ņé¼ļ¦ØļźĀ, ĻĘĖļ”¼Ļ│Ā ņ╣śļŻī Ļ▓ĮļĪ£ ļ░Å Ēī©Ēä┤ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļŗż. ņĢäņ¦ü ļćīņĀäņ”Ø ņ¦ĆņåŹņāüĒā£ņŚÉ ļīĆĒĢ£ ņŚŁĒĢÖ ņŚ░ĻĄ¼ļŖö ņĀäļ¼┤ĒĢ£ ņāüĒā£ļĪ£, ņØ┤ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļÅä ņŗ£ĻĖēĒĢ£ ņŗżņĀĢņØ┤ļŗż.
Fig.┬Ā1.
Prevalence of treated epilepsy according to age group and sex in Korea. Adapted from Lee et al.16 with permission.
References
1. Linehan C, Berg AT. Chapter 1. Epidemiologic aspects of epilepsy. In: Wyllie E, Gidal BE, Goodkin HP, Loddenkemper T, Sirven JI. Wyllie's treatment of epilepsy: principles and practice. 6th edition. Philadelphia, PA: Wolters Kluwer, 2015;47ŌĆō61.
2. Fiest KM, Sauro KM, Wiebe S, et al. Prevalence and incidence of epilepsy: a systematic review and meta-analysis of international studies. Neurology 2017;88:296ŌĆō303.



3. World Health Oraganization (WHO). Epilepsy: a public health imperative [Internet]. Geneva: WHO, 2019;[cited 2020 Feb 15]. Available from: http://www.who.int/mental_health/neurology/epilepsy/report_2019/en/.
4. Zarrelli MM, Beghi E, Rocca WA, Hauser WA. Incidence of epileptic syndromes in Rochester, Minnesota: 1980-1984. Epilepsia 1999;40:1708ŌĆō1714.


5. GBD 2016 Epilepsy Collaborators. Global, regional, and national burden of epilepsy, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet Neurol 2019;18:357ŌĆō375.



6. Moon HJ, Kim KT, Kang KW, Kim SY, Koo YS, Lee SY, Epidemiology Committee of Korean Epilepsy Society. Epilepsy and mortality. J Korean Neurol Assoc 2020;38:1ŌĆō8.

7. Thurman DJ, Beghi E, Begley CE, et al. Standards for epidemiologic studies and surveillance of epilepsy. Epilepsia 2011;52:2ŌĆō26.


8. Fisher RS, Acevedo C, Arzimanoglou A, et al. ILAE official report: a practical clinical definition of epilepsy. Epilepsia 2014;55:475ŌĆō482.


9. Chowdhury FA, Nashef L, Elwes RDC. Misdiagnosis in epilepsy: a review and recognition of diagnostic uncertainty. Eur J Neurol 2008;15:1034ŌĆō1042.


10. Mbuba CK, Ngugi AK, Newton CR, Carter JA. The epilepsy treatment gap in developing countries: a systematic review of the magnitude, causes, and intervention strategies. Epilepsia 2008;49:1491ŌĆō1503.



11. Ding X, Zheng Y, Guo Y, et al. Active epilepsy prevalence, the treatment gap, and treatment gap risk profile in eastern China: A population-based study. Epilepsy Behav 2018;78:20ŌĆō24.


12. Faught E, Helmers S, Thurman D, Kim H, Kalilani L. Patient characteristics and treatment patterns in patients with newly diagnosed epilepsy: a US database analysis. Epilepsy Behav 2018;85:37ŌĆō44.


13. Epidemiological Committee of Korean Epilepsy Society. Epidemiological study of seizure and epilepsy using national database for Korean epilepsy patients (ESSENCE) [Internet]. Seoul: Korean Epilepsy Society, 2012;[cited 2020 Feb 15]. Available from: http://www.kes.or.kr/sub03/sub04_06.html.
14. Lee SY, Jung KY, Lee IK, et al. Prevalence of treated epilepsy in Korea based on national health insurance data. J Korean Med Sci 2012;27:285ŌĆō290.



15. Kang BS, Cheong H, Jung K, et al. The validity and reliability of characterizing epilepsy based on an external review of medical records. Epidemiol Health 2013;35:e2013006.



16. Lee SY, Chung SE, Kim DW, et al. Estimating the prevalence of treated epilepsy using administrative health data and its validity: ESSENCE Study. J Clin Neurol 2016;12:434ŌĆō440.



-
METRICS

-
- 4 Crossref
- 4,156 View
- 244 Download
- Related articles in Epilia: Epilepsy Commun
-
The Qualifying for Disability of Epilepsy in South Korea2021 March;3(1)
Driving Regulations for People with Epilepsy in South Korea2020 September;2(2)





