 |
 |
- Search
| Epilia: Epilepsy Commu > Volume 4(1); 2022 > Article |
|
Abstract
As the coronavirus disease 2019 (COVID-19) outbreak enters its third year, it continues to impact social life and medical practice. Although respiratory symptoms are the most important clinical manifestations of COVID-19, COVID-19 can also cause various neurologic manifestations and disorders through neurotropism and collateral injuries. The effects of COVID-19 on seizures and epilepsy have been studied. The COVID-19 pandemic has led to changes in epilepsy care. In addition, concerns regarding the effectiveness and safety of the COVID-19 vaccine in patients with epilepsy are increasing. Epileptologists need to keep up with daily updates in the evidence regarding interactions between COVID-19 and epilepsy.
2019년 12월 중국 후베이성 우한시에서 발생한 27명의 원인불명 폐렴의 원인이 신종 코로나바이러스(severe acute respiratory syndrome coronavirus 2, SARS-CoV-2)로 밝혀진 후 2021년 11월 현재까지도 coronavirus disease-2019 (COVID-19)의 확산은 전 세계적으로 지속되고 있다.1 코로나바이러스는 단일 가닥(single-stranded)의 RNA 바이러스로, 주로 호흡기를 침범하여 다양한 호흡기 질환을 일으킨다.
또한 코로나바이러스는 중추 신경계 및 말초 신경계에서의 신경친화성(neurotropism)으로도 알려져 있다.2 COVID-19와 관련된 신경학적 임상 증상에 대해 2020년 4월 우한에서의 첫 보고 이후 수많은 연구들이 발표되고 있다.3 이러한 신경학적 증상에는 두통, 어지럼증, 근육통, 후각 저하와 같은 비교적 경한 증상에서부터 뇌병증, 뇌졸중, 뇌염, 발작, 단일 뇌신경 마비, 길랭-바레 증후군(Guillain-Barre syndrome)까지 매우 다양하다.2,4,5
본 리뷰에서는 최근까지 확인된 지식을 기반으로 뇌전증 전문의(epileptologist)의 관점에서 COVID-19 환자의 뇌전증 발작(epileptic seizure)에 대한 연구를 살펴보고자 한다. 또한 COVID-19 범유행(pandemic) 상황과 관련한 기존 뇌전증 환자에서의 주요 이슈들에 대해서도 고찰해보겠다.
Mao 등3은 COVID-19 입원 환자를 대상으로 신경학적 증상 여부를 처음으로 조사하였는데 214명의 환자 중 36.4%인 78명이 신경학적 증상을 보였다. 어지럼증(16.8%), 두통(13.1%), 의식 저하(7.5%) 등이 흔했으며 초기 연구로 후각, 미각 저하는 각각 5% 정도로 비교적 낮았다. 급성 뇌혈관 질환은 9명(2.8%), 발작은 1명(0.5%)에서 관찰되었다. 의식 저하 및 급성 뇌혈관 질환은 중증 환자에서 유의하게 높게 나타났다. 급성호흡곤란증후군(acute respiratory distress syndrome)을 동반한 중증 COVID-19 환자를 대상으로 한 프랑스 연구에서는 58명 중 49명에서 의식 변화가 있었고, 뇌 자기공명영상(magnetic resonance imaging) 검사를 시행한 13명 중 8명에서 연수막(leptomeningeal)의 조영 증강을 보였으며 3명에서 허혈성 뇌경색을 보였다.6 2021년 초의 메타 연구에 따르면 후각 및 미각 감소는 환자의 약 50%에서 관찰되었고 두통은 20%, 의식 저하는 5%에서 관찰되었으나 중증 환자로 국한하면 의식 저하가 12%로 비교적 높게 나타났다.7 최근 다른 메타 분석에서는 피로(32%), 근육통(20%), 미각 감소(21%), 후각 감소(19%), 두통(13%) 순으로 나타났고, 60세 이상의 COVID-19 환자에서는 섬망이 34%로 흔했다.8 의식 저하와 뇌졸중은 COVID-19의 사망률을 높이는 주요 예측 인자로 보고되기도 하였다.9 또한 COVID-19 이후 발생한 면역학적 질환으로 급성파종뇌척수염(acute disseminated encephalomyelitis), 급성출혈백질뇌염(acute hemorrhagic leukoencephalitis), 길랭-바레 증후군 등의 많은 증례가 보고되고 있다.10,11 COVID-19 이후 신경과적 특이 질환이 발생한 70명의 환자 리뷰를 보면, 뇌졸중(39명, 53.4%) 길랭-바레 증후군 및 변이(18명, 24.7%), 뇌염 및 척수염(11명, 15.1%), 발작(5명, 6.8%) 순이었다.12
COVID-19의 신경친화성과 중추신경계 침범을 고려해 볼 때 뇌전증 발작과의 연관도 추정할 수 있다. Anand 등14은 보스턴의 한 3차 병원에 COVID-19로 입원한 환자 1,043명을 후향적으로 검토하였는데, 그 중 7명(0.7%)에서 발작이 COVID-19의 첫 발현(presenting) 증상으로 발생하였다. 3명은 뇌전증 병력이 있는 환자이고 4명은 처음으로 발작이 발생하였는데 그중 2명은 과거 뇌졸중 병력이 있었다. 이란 연구에서는 6,147명 환자 중 5명(0.08%)에서 발작이 발생했는데 모두 저산소증을 동반한 중증 이상의 환자였고 2명에서는 뇌전증 지속 상태(status epilepticus)로 나타났다.15 뉴욕에 있는 병원의 입원 환자를 대상으로 한 전향적 다기관 연구에서는 4,491명 중 74명(1.6%)에서 발작이 있었고 그중 절반 정도에는 과거 뇌전증이나 발작 병력이 없었다.16 국내 환자를 대상으로 한 연구에서도 306명 중 2명(0.7%)에서 발작이 나타났고 두 명 모두 중증 COVID-19 환자였다.17 중증 COVID-19 환자에서는 다른 중환자(critically ill patient)와 마찬가지로 급성 증상성 발작(acute symptomatic seizure)이 발생할 수 있다.18 COVID-19와 관련된 발열, 저산소증, 사이토카인 폭풍(cytokine storm), 대사 장애(metabolic derangements) 자체가 발작을 유발할 수 있으며, 과거 뇌병변이 있었던 환자에서도 새로운 발작을 유발할 수 있다.19
또한 COVID-19와 관련된 뇌염 이후 발생한 발작에 대한 다양한 증례들도 보고되고 있다.20-22 그중 일부는 뇌척수액의 백혈구 증가 혹은 뇌척수액에서의 SARS-CoV-2 polymerase chain reaction (PCR) 검사 결과 양성이 확인되어 COIVD-19의 직접적인 침범도 발작과 연관이 될 수 있음을 시사한다.21
Pellinen 등23은 중환자실에 입원한 111명의 COVID-19 환자를 대상으로 지속 뇌파검사(continuous electroencephalography monitoring)를 시행하였는데, 57%에서 전반적 서파가, 30%에서 뇌전증모양 방전(epileptiform discharge)이 관찰되었다. 8명(7%)에서 발작이 있었으며 그중 3명은 과거 뇌전증이나 뇌 질환 병력이 없었다. 또한 중증 COVID-19 환자들에서 뇌파의 주기적 방전(periodic discharges) 및 뇌전증 지속 상태가 나타날 수 있다.20,23,24 COVID-19 환자에서 뇌파 검사를 시행하는 적응증은 의식 저하(61.7%), 발작 의심 증상(31.2%), 심정지(3.5%) 순이었다.25
뇌전증 발작은 일반적으로 COVID-19에서 흔하지는 않다. 그러나 기존 뇌전증 혹은 뇌 질환 병력이 있거나 중증인 환자에서는 앞서 말한 다양한 이유로 인한 발작이 나타날 수 있으므로 이에 대한 주의가 필요할 것이다.
SARS-CoV-2의 표면에는 특유의 왕관 모양을 구성하는 spike (S) 단백질이 존재하는데, 이 S 단백질이 숙주 세포의 수용체에 결합하면서 침입하게 된다. 이러한 숙주 세포의 수용체로 안지오텐신전환효소 2 (angiotensin converting enzyme 2, ACE2)를 이용하는데, ACE2는 구강과 비강 점막, 비인두, 폐, 위장관, 그리고 뇌 세포에도 존재한다. 대뇌피질, 선조체(striatum), 뇌간 등의 뉴런(neuron)과 아교세포(glia), 맥락 얼기(choroid plexus), 혈액-뇌 장벽(blood-brain barrier)의 혈관 주위 세포(pericytes)에 ACE2 양성 세포들이 발견되며, 이는 SARS-CoV-2의 직접적인 표적이 될 수 있다(Fig. 1).7,26
실제 COVID-19 환자의 뇌척수액 및 뇌 조직에서 SARS-CoV-2가 발견되고 있다. 두통, 의식 저하 등 신경학적 증상으로 뇌척수액 검사를 받은 304명의 COVID-19 환자 중 17명(6%)에서 SARS-CoV-2 PCR 검사 결과가 양성으로 나타났으며,27 COVID-19로 사망한 환자의 뇌 부검 연구에서 SARS-CoV-2 RNA나 단백질이 40명 중 21명(53%)에서 발견되었다.28
또한 SARS-CoV-2와 ACE2의 결합은 혈관 질환의 위험을 증가시킬 수 있다. 안지오텐신 II (angiotensin II)는 레닌-안지오텐신계(renin-angiotensin system)에서 혈관 수축 및 손상, 혈전 형성, 혈압 상승을 촉진시키는데, ACE2는 angiotensin II를 angiotensin I-7으로 분해하여 이러한 유해 작용을 억제한다. 그러나 SARS-CoV-2 감염으로 ACE2가 줄어들게 되면 이러한 보호 작용이 줄어들면서 심뇌혈관 질환의 위험이 증가할 수 있다.29 현재 COVID-19와 관련된 수많은 심•뇌혈관 질환이 보고되고 있고 이에 대한 연구들도 활발하게 진행하고 있다.
또한 COVID-19으로 인한 저산소증은 뇌병증, 의식 저하를 흔하게 초래하며, 다양한 염증 사이토카인 증가, 대사 장애, 패혈증 및 패혈증 쇼크와 다기관 손상(multiorgan failure)으로 다양한 신경학적 증상 및 질환이 발생할 수 있다.4 앞서 말한 COVID-19 환자의 뇌 부검 연구에서는 뇌 조직 및 뇌막에서 미세아교세포(microglia)와 세포독성 T 림프구의 침윤(infiltration)이 관찰되었다.27 COVID-19와 관련된 길랭-바래 증후군, 급성파종뇌척수염 등의 존재는 SARS-CoV-2가 신경면역 반응을 촉진시킬 수 있음을 시사한다.
미국 질병관리예방센터(Center for Disease Control and Prevention)에서는 신경학적 기저 질환이 있는 경우 COVID-19의 중증도가 증가할 수 있다고 언급하였으며,30 신경학적 질환이 있는 환자는 COVID-19의 사망 위험이 증가할 수 있다.30,31 기존 뇌전증이 있는 환자는 COVID-19 감염 위험, 발병률 및 유병률이 뇌전증이 없는 경우보다 높으며, COVID-19로 인한 입원, 중환자실 치료, 사망 위험도 더 높았다.32-34 이를 설명할 이유는 명확하지는 않으나, 뇌전증을 비롯한 신경학적 질환이 있는 경우 다른 기저 질환들을 가진 경우가 많고, 고령이 많으며, 일부 환자들에서는 정상적인 면역반응이 일어나지 않을 가능성을 제시하였다.32,33,35
일부 뇌전증 환자들에서는 COVID-19 범유행 기간 동안 발작 빈도가 증가하기도 하였다. 중국에서 2020년 2월에서 4월까지 뇌전증 환자를 대상으로 한 설문조사에서 대상자 1,237명 중 약 8%에서 발작 빈도가 증가했다고 대답하였다.36 범유행과 관련된 불안 및 신경증, 삶의 질의 감소, 항발작 약물의 감량 및 중단 등의 영향이 있었다. 또 다른 중국 연구에서도 362명 중 31명(8.56%)에서 발작 빈도가 증가하였고, 스트레스가 가장 큰 요인이라고 대답하였다.37 사우디 아라비아에서 시행한 설문에서는 뇌전증 환자의 30%까지 발작 빈도가 증가하였고 스트레스 증가, 항발작 약물 복용 충실도(adherence)의 감소, 수면 장애 등이 영향 요인이었다.38 여러 연구에서 COVID-19 대유행이 뇌전증 환자의 심리적인 스트레스를 증가시키고 삶의 질을 감소시킨다고 보고하고 있다.39-43 또한 COVID-19 감염에 의한 발열은 뇌전증 환자의 발작을 악화시킬 수 있다.35
이탈리아에서는 COVID-19로 인한 격리(quarantine)를 경험한 102명의 뇌전증 환자를 대상으로 발작 빈도의 변화를 조사하였다.44 환자의 22.55%에서 격리 기간 동안 발작 빈도가 증가했으며, 27.45%에서는 오히려 발작 빈도가 감소하였다. 발작 빈도가 증가한 경우는 기존에 발작이 잘 조절되던 환자들이 많았고, 빈도가 감소한 경우는 난치성 뇌전증인 경우가 많았다. 저자들은 조절이 잘 되던 환자에서 발작 빈도가 증가한 이유로 격리 상황과 관련된 스트레스의 영향을 꼽았고, 난치성 환자에서 발작이 감소한 이유는 격리가 발작을 유발하는 다른 외적 요인들을 감소시킨 것 때문이라고 설명하였다.
COVID-19 치료제와 항발작 약물의 상호작용은 대부분 크게 문제가 되지는 않으나 일부 고려해야 될 사항들도 있다.45,46 중증 COVID-19 환자에게 투약하는 렘데시비르(remdesivir; Veklury, Gilead Science, Foster City, CA, USA)의 경우 효소 유도(enzyme-inducing) 약물에 의해 혈중 농도가 감소할 수 있어 해당 환자에서는 렘데시비르의 혈중 농도 확인을 권유하고 있다(다만 현재 국내에서는 검사가 불가능하다). 또한 중증 환자에서 많이 사용하는 스테로이드는 효소 유도 약제와 서로 혈중 농도를 감소시킬 수 있다. 고위험군의 경증 COVID-19 환자에서 사용되는 레그단비맙(regdanvimab; Regkirona, Celltrion, Incheon, Korea)은 사이토크롬 P450 (cytochrome P450)을 통하지 않으므로 항발작 약물과의 상호작용 가능성은 낮다.
COVID-19의 사이토카인 폭풍 상황에서의 interleukin-6 (IL-6) 증가는 사이토크롬 P450를 억제시킨다. 일부 환자들에서 사용되는 토실리주맙(tocilizumab)의 경우 IL-6 감소에 따른 사이토크롬 P450 활성의 변화로 항발작 약물 농도를 변화시킬 수 있다. 비스테로이드 소염제(nonsteroidal anti-inflammatory drug, NSAID)도 IL-6을 감소시키므로 증가, 감소가 반복되면서 사이토크롬 P450 활성이 변할 수 있고, NSAID 혈중 농도도 효소 유도 약물에 의해 감소할 수 있다. 이부프로펜(ibuprofen)은 phenytoin, carbamazepine, valpr는ic acid의 자유(free) 농도를 증가시킬 수 있다. COVID-19 환자의 발열 조절에 흔하게 사용되는 정맥 내 파라세타몰(paracetamol)도 효소 유도 약물에 의해 혈중 농도가 감소할 수 있다.
COVID-19로 변화된 의료 환경은 원격 의료(telemedicine, remote medicine)로의 이동을 가속화 하고 있다. 국제항뇌전증연맹(International League Against Epilepsy, ILAE) 웹사이트에서 2020년 4월 30일부터 9월 30일까지 시행한 설문에서 뇌전증 환자의 약 28%가 의료 접근의 어려움을 호소하였고, 40% 정도의 환자가 원격 의료를 경험했다고 대답하였다.47 뇌전증 치료 의료진을 대상으로 한 설문에서도 COVID-19 범유행 전에는 약 63.4%에서 원격 의료 경험이 있었으나 이후에는 83%가 영상을 이용한 원격 의료 경험이, 42%가 전화를 이용한 원격 의료 경험이 있다고 대답하였다.48 캐나다에서는 비디오를 이용한 가상 진료(virtual care)가 뇌전증 환자의 외래 진료에 있어서 유용함을 보고하였다.49 만성 뇌전증 환자의 진료에서는 신체 검진이 필수적이지 않기 때문에 원격 진료에 좀더 용이할 수 있다.50 현재 국내에서도 원격 의료를 활성화하려는 움직임이 있고, 범유행 상황이 해소되더라도 가속화될 가능성이 높으므로 향후 뇌전증 환자의 적절한 원격 의료를 위한 준비가 필요할 것으로 생각된다.
COVID-19 대유행이 시작된 이후, SARS-CoV-2 백신의 개발이 신속하게 진행되어 현재 국내에서 바이러스 벡터 백신, messenger RNA 백신을 접종하고 있다. 그와 더불어 의료진 및 기저 질환을 가진 환자들로부터의 COVID-19 백신에 대한 문의와 우려도 많은 상황이다. 뇌전증의 경우에도 557명의 환자들을 대상으로 시행한 설문에서 30% 정도가 백신 접종을 꺼린다고 하였고, 그 이유로는 발작 악화에 대한 걱정이 가장 많았다(Fig. 2).51 최근 중국에서 조사한 연구에서도 뇌전증 환자(42%)는 다른 정신질환(84%)이나 건강한 대조군(93%)에 비해 백신 접종률이 낮았고, 난치성 뇌전증 환자들이 조절되는 뇌전증 환자에 비해 유의하게 접종률이 낮았다.52 의료진을 대상으로 한 설문에서도 약 74% 정도만이 뇌전증 환자에게 백신 접종을 추천하겠다고 하였다.53
그러나 실제 COVID-19 백신 접종을 한 환자를 대상으로 한 연구에서 1차 접종을 한 54명 뇌전증 환자(18세 이상) 중 1명만이 발작이 악화되었고, 30% 정도에서 두통, 피로, 발열 등 일반적인 백신 부작용만이 있었다.54 다른 설문 연구에서는 COVID-19 백신을 맞은 82명의 뇌전증 환자(16세 이상) 중 5명(6.1%)만이 발작 빈도가 증가했다고 응답하였다.55 한 명에서는 뇌전증 지속 상태가 나타났는데, 백신 접종 이후 3일간 발열이 있었다고 하였다. 다른 설문 연구에도 204명의 뇌전증 환자 중 19명(9.3%)만이 백신 접종 후 발작 빈도가 증가했다고 대답하였다.52
현재까지 연구는 제한적이나 뇌전증 환자에서 백신 접종 시 부작용이 특별히 높거나 발작을 유의하게 악화시키지는 않는 것으로 보인다. ILAE에서도 뇌전증 환자는 COVID-19 감염 및 합병증 위험이 백신 부작용보다 훨씬 높으므로 접종을 권장하고 있다.56 백신이 발작에 직접적인 영향을 주지는 않으나, 백신 접종 후 발생하는 발열이 발작 역치에 영향을 줄 수 있으므로 접종 후 48시간 동안 해열제 복용을 권유하였다. 앞서 말한 대로 뇌전증 환자는 COVID-19 감염 위험이 더 높으며, 특히 고령이거나 정신 지체 및 다른 뇌 질환이 있는 경우 COVID-19 감염 위험 및 중증 질환으로 진행될 위험이 더 높기 때문에 적극적으로 백신 접종을 권유해야 될 것으로 생각된다.32-34
Fig. 1.
Neurotropism of SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2).
S protein, spike protein; ACE-2, angiotensin converting enzyme 2; TMPRSS2, transmembrane protease, serine 2.
Reused from Chen et al.7 (J Neurol 2021;268:392-402) according to the Creative Commons License.
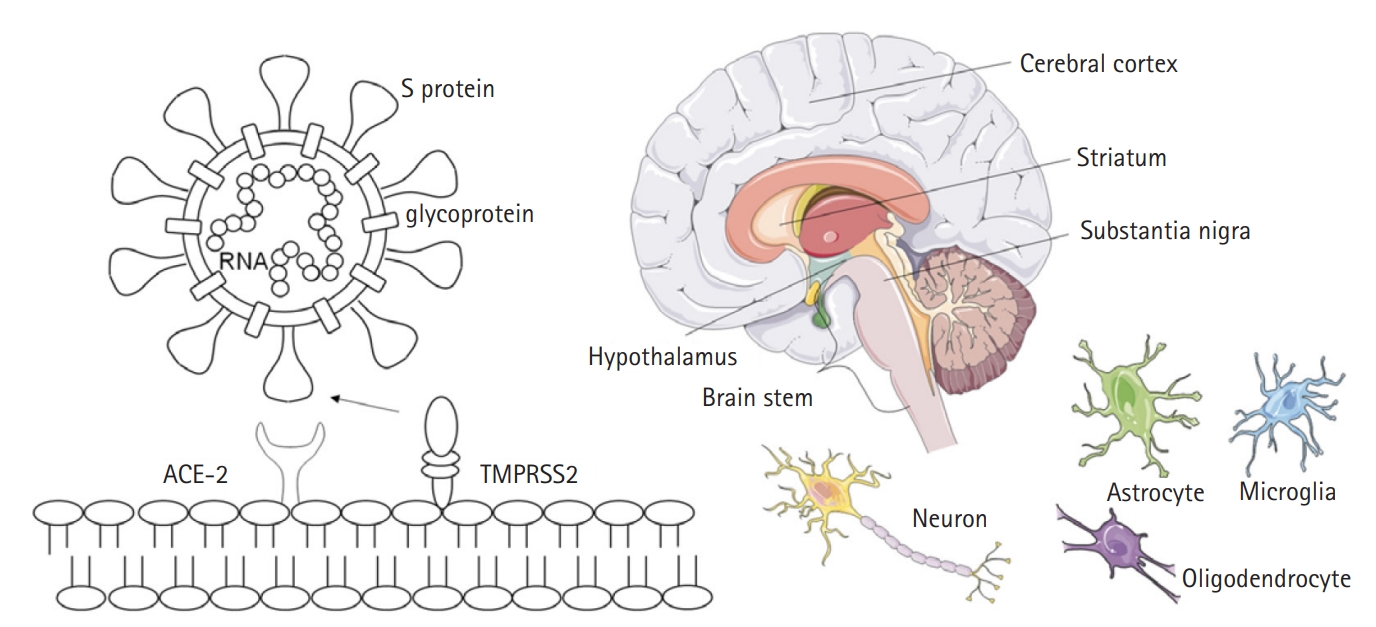
Fig. 2.
Main reasons for coronavirus disease 2019 vaccination hesitation.
Reused from Qiao et al.51 (Front Neurol 2021;12:743110) according to the Creative Commons License.
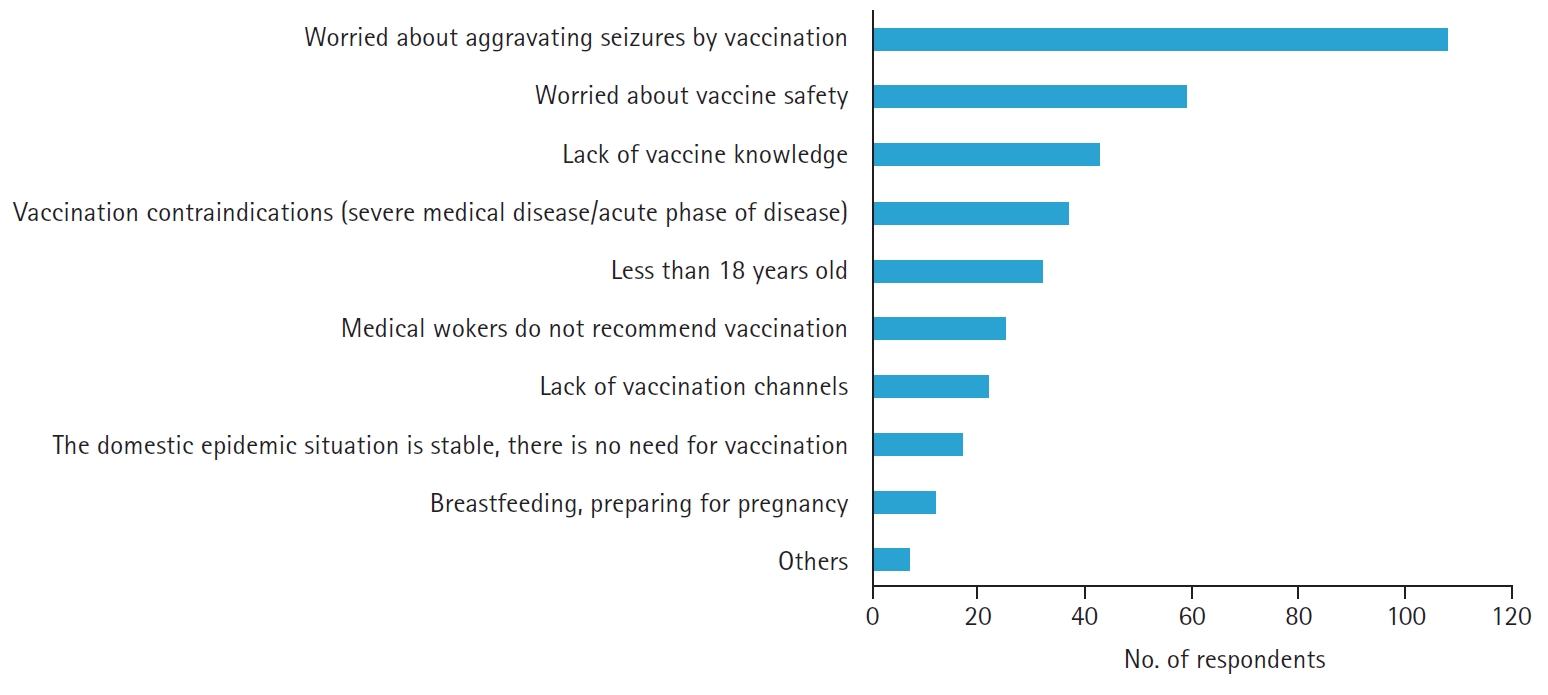
Table 1.
Summary of the neurological manifestations of COVID-19
COVID-19, coronavirus disease 2019.
Modified from Garg13 (Neurol India 2020;68:560-572) according to the Creative Commons License.
References
1. Zhu N, Zhang D, Wang W, Li X, Yang B, Song J, et al. A novel coronavirus from patients with pneumonia in China, 2019. N Engl J Med 2020;382:727–733.



2. Pizzi MA. Acute neurologic manifestations of respiratory viruses. Continuum (Minneap Minn) 2021;27(5):1365–1381.


3. Mao L, Jin H, Wang M, et al. Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China. JAMA Neurol 2020;77:683–690.


4. Wenting A, Gruters A, van Os Y, et al. COVID-19 neurological manifestations and underlying mechanisms: a scoping review. Front Psychiatry 2020;11:860.



5. Ellul MA, Benjamin L, Singh B, et al. Neurological associations of COVID-19. Lancet Neurol 2020;19:767–783.



6. Helms J, Kremer S, Merdji H, et al. Neurologic features in severe SARS-CoV-2 infection. N Engl J Med 2020;382:2268–2270.


7. Chen X, Laurent S, Onur OA, et al. A systematic review of neurological symptoms and complications of COVID-19. J Neurol 2021;268:392–402.


8. Misra S, Kolappa K, Prasad M, et al. Frequency of neurologic manifestations in COVID-19: a systematic review and meta-analysis. Neurology 2021;97:e2269–e2281.



9. Eskandar EN, Altschul DJ, de la Garza Ramos R, et al. Neurologic syndromes predict higher in-hospital mortality in COVID-19. Neurology 2021;96:e1527–e1538.



10. Manzano GS, McEntire CRS, Martinez-Lage M, Mateen FJ, Hutto SK. Acute disseminated encephalomyelitis and acute hemorrhagic leukoencephalitis following COVID-19: systematic review and meta-synthesis. Neurol Neuroimmunol Neuroinflamm 2021;8:e1080.



11. Aladawi M, Elfil M, Abu-Esheh B, et al. Guillain Barre syndrome as a complication of COVID-19: a systematic review. Can J Neurol Sci 2022;49:38–48.


12. Chua TH, Xu Z, King NK. Neurological manifestations in COVID-19: a systematic review and meta-analysis. Brain Inj 2020;34:1549–1568.


13. Garg RK. Spectrum of neurological manifestations in Covid-19: a review. Neurol India 2020;68:560–572.


14. Anand P, Al-Faraj A, Sader E, et al. Seizure as the presenting symptom of COVID-19: a retrospective case series. Epilepsy Behav 2020;112:107335.



15. Emami A, Fadakar N, Akbari A, et al. Seizure in patients with COVID-19. Neurol Sci 2020;41:3057–3061.



16. Frontera JA, Sabadia S, Lalchan R, et al. A prospective study of neurologic disorders in hospitalized patients with COVID-19 in New York City. Neurology 2021;96:e575–e586.



17. Kim HK, Cho YJ, Lee SY. Neurological manifestations in patients with COVID-19: experiences from the central infectious diseases hospital in South Korea. J Clin Neurol 2021;17:435–442.



18. Hepburn M, Mullaguri N, George P, et al. Acute symptomatic seizures in critically ill patients with COVID-19: is there an association? Neurocrit Care 2021;34:139–143.


19. Vohora D, Jain S, Tripathi M, Potschka H. COVID-19 and seizures: is there a link? Epilepsia 2020;61:1840–1853.



20. Le Guennec L, Devianne J, Jalin L, et al. Orbitofrontal involvement in a neuroCOVID-19 patient. Epilepsia 2020;61:e90–e94.



21. Keyhanian K, Umeton RP, Mohit B, Davoudi V, Hajighasemi F, Ghasemi M. SARS-CoV-2 and nervous system: from pathogenesis to clinical manifestation. J Neuroimmunol 2020;350:577436.



22. Bhagat R, Kwiecinska B, Smith N, et al. New-onset seizure with possible limbic encephalitis in a patient with COVID-19 infection: a case report and review. J Investig Med High Impact Case Rep 2021;9:2324709620986302.



23. Pellinen J, Carroll E, Friedman D, et al. Continuous EEG findings in patients with COVID-19 infection admitted to a New York academic hospital system. Epilepsia 2020;61:2097–2105.


24. Chen W, Toprani S, Werbaneth K, Falco-Walter J. Status epilepticus and other EEG findings in patients with COVID-19: a case series. Seizure 2020;81:198–200.



25. Antony AR, Haneef Z. Systematic review of EEG findings in 617 patients diagnosed with COVID-19. Seizure 2020;83:234–241.



26. Baig AM, Khaleeq A, Ali U, Syeda H. Evidence of the COVID-19 virus targeting the CNS: tissue distribution, host-virus interaction, and proposed neurotropic mechanisms. ACS Chem Neurosci 2020;11:995–998.


27. Matschke J, Lütgehetmann M, Hagel C, et al. Neuropathology of patients with COVID-19 in Germany: a post-mortem case series. Lancet Neurol 2020;19:919–929.



28. Lewis A, Frontera J, Placantonakis DG, et al. Cerebrospinal fluid in COVID-19: a systematic review of the literature. J Neurol Sci 2021;421:117316.



29. Samavati L, Uhal BD. ACE2, much more than just a receptor for SARS-COV-2. Front Cell Infect Microbiol 2020;10:317.



30. Centers for Disease Control and Prevention (CDC). COVID-19: Specific groups of people [Internet]. Atlanta, GA: CDC, 2021 [cited 2021 Nov 21]. Available from: https://www.cdc.gov/coronavirus/2019-ncov/need-extra-precautions/people-with-medical-conditions.html.
31. García-Azorín D, Martínez-Pías E, Trigo J, et al. Neurological comorbidity is a predictor of death in Covid-19 disease: a cohort study on 576 patients. Front Neurol 2020;11:781.



32. Cabezudo-García P, Ciano-Petersen NL, Mena-Vázquez N, Pons-Pons G, Castro-Sánchez MV, Serrano-Castro PJ. Incidence and case fatality rate of COVID-19 in patients with active epilepsy. Neurology 2020;95:e1417–e1425.


33. Sanchez-Larsen A, Conde-Blanco E, Viloria-Alebesque A, et al. COVID-19 prevalence and mortality in people with epilepsy: a nation-wide multicenter study. Epilepsy Behav 2021;125:108379.



34. Bosak M, Mazurkiewicz I, Wężyk K, Słowik A, Turaj W. COVID-19 among patients with epilepsy: risk factors and course of the disease. Epilepsy Behav 2021;120:107996.



35. Kuroda N. Epilepsy and COVID-19: associations and important considerations. Epilepsy Behav 2020;108:107122.



36. Zeng C, Meng H, Zhu Y, et al. Correlation of seizure increase and COVID-19 outbreak in adult patients with epilepsy: findings and suggestions from a nationwide multi-centre survey in China. Seizure 2021;88:102–108.



37. Huang S, Wu C, Jia Y, et al. COVID-19 outbreak: the impact of stress on seizures in patients with epilepsy. Epilepsia 2020;61:1884–1893.



38. Alkhotani A, Siddiqui MI, Almuntashri F, Baothman R. The effect of COVID-19 pandemic on seizure control and self-reported stress on patient with epilepsy. Epilepsy Behav 2020;112:107323.



39. Millevert C, Van Hees S, Siewe Fodjo JN, et al. Impact of COVID-19 on the lives and psychosocial well-being of persons with epilepsy during the third trimester of the pandemic: Results from an international, online survey. Epilepsy Behav 2021;116:107800.



40. Strizović S, Vojvodić N, Kovačević M, et al. Influence of COVID-19 pandemic on quality of life in patients with epilepsy - follow-up study. Epilepsy Behav 2021;121(Pt A):108026.



41. Kuroda N, Kubota T. Psychological impact of the COVID-19 pandemic for patients with epilepsy: a systematic review and meta-analysis. Epilepsy Behav 2021;124:108340.



42. Koh MY, Lim KS, Fong SL, Khor SB, Tan CT. Impact of COVID-19 on quality of life in people with epilepsy, and a multinational comparison of clinical and psychological impacts. Epilepsy Behav 2021;117:107849.



43. Hao X, Zhou D, Li Z, et al. Severe psychological distress among patients with epilepsy during the COVID-19 outbreak in southwest China. Epilepsia 2020;61:1166–1173.



44. d'Orsi G, Mazzeo F, Ravidà D, et al. The effect of quarantine due to Covid-19 pandemic on seizure frequency in 102 adult people with epilepsy from Apulia and Basilicata regions, Southern Italy. Clin Neurol Neurosurg 2021;203:106592.



45. Russo E, Iannone L. Clinically relevant drug-drug interaction between AEDs and medications used in the treatment of COVID-19 patients [Internet]. Available from: https://www.ilae.org/files/dmfile/Antiepileptic-drugs-interactions_in_COVID-19.pdf.
46. Jain S, Potschka H, Chandra PP, Tripathi M, Vohora D. Management of COVID-19 in patients with seizures: mechanisms of action of potential COVID-19 drug treatments and consideration for potential drug-drug interactions with anti-seizure medications. Epilepsy Res 2021;174:106675.



47. Cross JH, Kwon CS, Asadi-Pooya AA, et al. Epilepsy care during the COVID-19 pandemic. Epilepsia 2021;62:2322–2332.



48. Kuchenbuch M, D'Onofrio G, Wirrell E, et al. An accelerated shift in the use of remote systems in epilepsy due to the COVID-19 pandemic. Epilepsy Behav 2020;112:107376.



49. Aleboyeh S, Appireddy R, Winston GP, Boisse Lomax L, Shukla G. Virtual epilepsy clinics - a Canadian Comprehensive Epilepsy Center experience pre-COVID and during the COVID-19 pandemic period. Epilepsy Res 2021;176:106689.



50. Adan GH, Mitchell JW, Marson T. Epilepsy care in the COVID-19 era. Clin Med (Lond) 2020;20:e104–e106.



51. Qiao S, Zhang RR, Yang TT, et al. Attitudes to being vaccinated against COVID-19: a survey of people with epilepsy in China. Front Neurol 2021;12:743110.



52. Lu L, Zhang Q, Xiao J, et al. COVID-19 vaccine take-up rate and safety in adults with epilepsy: data from a multicenter study in China. Epilepsia 2022;63:244–251.


53. Asadi-Pooya AA, Sahraian A, Badv RS, Sahraian MA. Physicians' opinions on the necessity of COVID-19 vaccination in patients with epilepsy. Epileptic Disord 2021;23:485–489.



54. von Wrede R, Pukropski J, Moskau-Hartmann S, Surges R, Baumgartner T. COVID-19 vaccination in patients with epilepsy: first experiences in a German tertiary epilepsy center. Epilepsy Behav 2021;122:108160.



55. Massoud F, Ahmad SF, Hassan AM, Alexander KJ, Al-Hashel J, Arabi M. Safety and tolerability of the novel 2019 coronavirus disease (COVID-19) vaccines among people with epilepsy (PwE): a cross-sectional study. Seizure 2021;92:2–9.



56. International League Against Epilepsy (ILAE). COVID-19 vaccines and people with epilepsy [Internet]. Flower Mound, TX: ILAE, c2022 [cited 2021 Nov 30]. Available from: https://www.ilae.org/patient-care/covid-19-and-epilepsy/covid-19-vaccines-and-people-with-epilepsy.






